La Psoriasi
La psoriasi
La psoriasi (dal greco” psora”: squama) è conosciuta fin dall’antichità ma il primo a descriverla fu un dermatologo inglese, Willan, ai primi del novecento.
Come si manifesta.
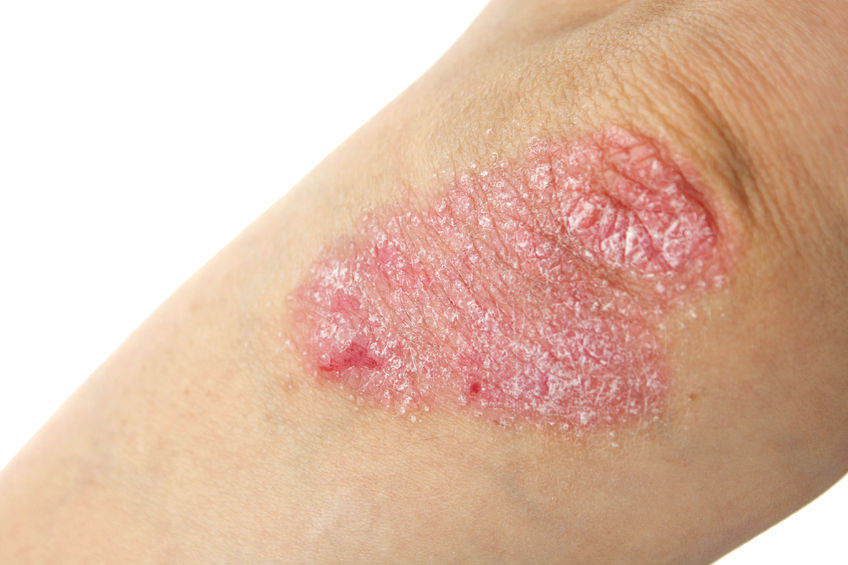
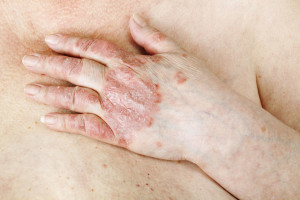
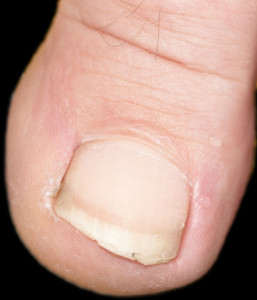
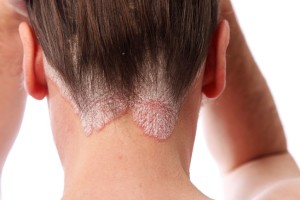
Questa dermatosi è caratterizzata da lesioni eritemato-squamose, bianco-argentee su cute infiammata ed ha un andamento cronico-recidivante. Le localizzazioni classiche sono il cuoio capelluto, i gomiti, le ginocchia e il tronco. Mentre esistono forme localizzate atipiche come la psoriasi delle unghie, la psoriasi invertita che colpisce le pieghe ascellari e inguinali, la forma pustolosa palmo plantare, la forma genitale e la forma eritrodermica o infiammatoria grave. La malattia si può associare anche ad una forma di artropatia. L’andamento della psoriasi varia da soggetto a soggetto e colpisce circa il 2% della popolazione.
E’ stato dimostrato che la dermatosi ha una predisposizione genetica. Alcuni anni fa il gruppo del Prof. Dallapiccola in un lavoro, successivamente pubblicato, aveva messo in evidenza che, su 21 famiglie italiane analizzate eseguendo un semplice prelievo di sangue ed esaminando tre generazioni nell’ambito delle quali almeno un componente era affetto da psoriasi, il gene responsabile della malattia era localizzato su tutti i componenti familiari sul cromosoma 1.
Su questa base di predisposizione genetica le cause che possono scatenare la psoriasi sono molteplici: lo stress, stati ansiosi-depressivi, l’uso di farmaci cardiologici o neurologici, dismetabolismi e in alcuni casi infezioni batteriche, quali la tonsillite steptococcica che può determinare l’insorgenza della psoriasi guttata. Quest’ultima è caratterizzata dalla comparsa di tante piccole chiazze rosse coperte da fini squamo-croste; è sufficiente curare la tonsillite e il problema dermatologico si risolve nel giro di poche settimane.
Può insorgere a qualsiasi età e da allora tende a persistere per tutta la vita. Non si può prevedere un andamento “lineare” in quanto è una malattia “bizzarra”, con recidive a volte molto ravvicinate che danno un senso di continuità, a volte invece con riacutizzazioni molto distanziate, anche di diversi anni e quindi con lunghi periodi di “guarigione”.
Un indice di gravità della malattia può essere quantificato attraverso il PASI ( psoriasis area severity index ), che comprende l’estensione della malattia, sottoforma di percentuale di estensione rispetto l’area corporea e la severità della desquamazione, dell’eritema e dell’infiltrazione delle lesioni.
Il meccanismo d’azione.
La dermatosi si manifesta attraverso una iperproliferazione delle cellule cornee che normalmente impiegano 28 giorni per maturare; nel caso della psoriasi il processo di maturazione è notevolmente accelerato e si sovrappongono numerosissime cellule cornee che vanno a formare le squamo-croste. Questa alterazione cutanea causa anche un’infiammazione del derma con conseguente prurito localizzato.
Un altro fenomeno tipico della psoriasi è conosciuto come “fenomeno di Koebner” o isomorfismo reattivo. E’ caratterizzato dal fatto che la cute si comporta come una “fotocopiatrice” ossia laddove il paziente affetto da psoriasi traumatizza una qualsiasi zona del corpo indenne la cute in questo caso è capace di “copiare” esattamente le stesse lesioni psoriasiche presenti in altri distretti.
Le terapie della psoriasi.
- farmaci topici come i cheratolitici ( tipo la vaselina salicilica ), i cortisonici, il tacalcitolo o derivati della vitamina D3, alcuni retinoidi come il tarazotene, il catrame vegetale, l’eosina e le creme idratanti.
- Terapie sistemiche: i derivati della vitamina A (etretinato), i cortisonici e i farmaci biologici.
- Fototerapia: che possiamo attuare molto semplicemente, con l’esposizione al sole oppure con i raggi UVB a banda stretta o la PUVA terapia ( trattamenti che vengono effettuati in ospedale o centri altamente specializzati ).
- Balneoterapia: praticata generalmente con acque solfuree o bicarbonato calcio-magnesiache.
Lo scopo della terapia, come spiega molto bene Saurat nel suo trattato di dermatologia, “consiste nell’indurre una riduzione delle lesioni fino a che esse risultino tollerabili per il paziente: pertanto non è indispensabile cercare a tutti i costi la risoluzione completa delle manifestazioni psoriasiche. Bisogna saper apprezzare il disturbo funzionale, il pregiudizio estetico, le difficoltà nel lavoro e nelle interazioni sociali, nonchè le ripercussioni psicologiche. E’ indispensabile che il rapporto con il paziente ( tra medico e paziente ) sia eccellente. In tutti i casi si dovrà lottare contro l’ansia ed evitare, per quanto possibile, tutti i fattori di stress nonchè i farmaci che possono aggravare la psoriasi.”
In pratica il medico dovrà aiutare il paziente a convivere con la sua patologia